12 Sep Les hauts et les bas de la sclérose en plaques
En se concentrant sur les hauts et les bas de la sclérose en plaques, les chercheurs de l’Institut Weizmann découvrent un acteur majeur de sa rémission.
La sclérose en plaques (SEP) est une maladie dangereuse : cette affection du système nerveux central, dans laquelle le système immunitaire attaque la gaine protectrice qui recouvre les fibres nerveuses, évolue par cycles de rémission et de rechute. En d’autres termes, l’organisme parvient à plusieurs reprises à se remettre de l’attaque et à maîtriser la maladie, avant d’y succomber.
Prolonger les rémissions et retarder les poussées peut faire gagner un temps précieux aux personnes atteintes de sclérose en plaques. Il est possible d’y parvenir, du moins temporairement, avec certains médicaments, dont Copaxone®, mis au point à l’Institut Weizmann des Sciences. Mais la compréhension du mécanisme sous-jacent pourrait être la clé pour vaincre la maladie. Pourtant, on sait relativement peu de choses sur les causes des rémissions ou sur la manière de les induire.
Dans une étude récente, une équipe de chercheurs de l’Institut Weizmann a fait un pas important vers l’identification de la cause de la rémission. Les chercheurs, dirigés par le professeur Steffen Jung du Département d’Immunologie et de Biologie Régénérative, ont identifié des « régulateurs principaux » de la rémission : des cellules immunitaires du cerveau appelées microglies. Celles-ci aident à contrôler les agents attaquants à l’origine de la maladie, qui sont des cellules immunitaires d’un autre type. « Notre recherche fondamentale sur le modèle animal vise à la fois à comprendre comment la pathologie progresse – comment l’organisme fait face à l’attaque – et à identifier les acteurs importants, mais elle pourrait également déboucher sur la mise au point de thérapies ciblées, dont nous manquons actuellement », explique le Prof. Jung.

(de gauche à droite) Prof. Steffen Jung et Dr. Zhana Haimon
Le Prof. Jung explique que les gaines nerveuses sont attaquées par les cellules T du système immunitaire. Les cellules T assaillantes, appelées effecteurs, confondent les molécules de la gaine avec celles d’un micro-organisme infectieux ou d’un autre danger. Un autre type de cellule T, appelée cellule T régulatrice, inhibe les effecteurs ; lorsqu’elle ne le fait pas, la maladie se déclare. L’équilibre entre ces activités opposées détermine l’issue de la maladie.
Mais ni les cellules T effectrices ni les cellules T régulatrices n’agissent seules. Elles ont généralement besoin d’instructions de la part d’autres cellules, qui découpent en morceaux les cibles appropriées pour la réponse des cellules T .Et elles présentent certains des morceaux, appelés antigènes, aux cellules T. L’identité de ces « présentateurs » d’antigènes dans la pathologie de la SEP était inconnue. L’équipe du Prof. Jung a entrepris d’étudier ses principaux candidats, les microglies. La microglie est un type de macrophage résidant dans le cerveau. Ces cellules éliminent les débris, mais jouent également de nombreux autres rôles, notamment l’élagage des synapses neuronales et d’autres fonctions propres au système nerveux central.
Savoir quand regarder
Les premières expériences n’ont cependant pas confirmé l’hypothèse de Jung sur l’implication de la microglie dans la sclérose en plaques. Son équipe a modifié des souris en supprimant de leur microglie les molécules de surface qui présentent les antigènes, ce qui a induit chez ces animaux une maladie analogue à la sclérose en plaques chez l’homme.
« Le résultat a été décevant : les souris dont la microglie avait été modifiée sont tombées malades de la même manière que les souris dont la microglie n’avait pas été modifiée », a déclaré le Prof. Jung à propos de ces expériences. « Cela suggérait que la microglie ne jouait pas un rôle important dans l’apparition de la sclérose en plaques.
L’équipe s’est alors demandé s’il était possible que la microglie entre en action après que la SEP se soit déclarée.
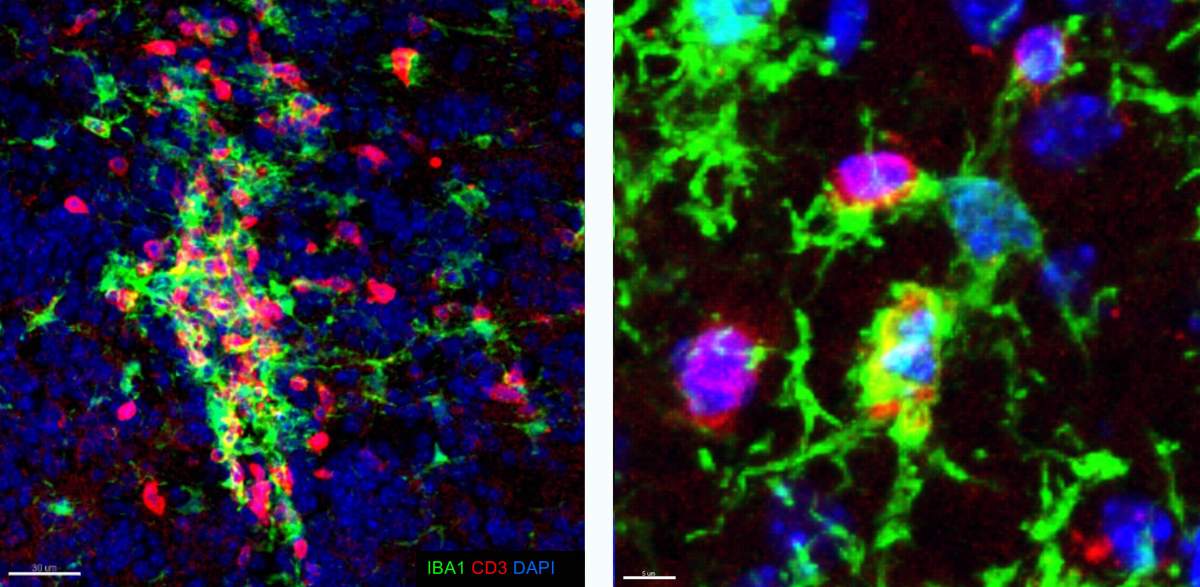
Le cerveau d’une souris atteinte d’une maladie semblable à la SEP révèle des groupes de microglies (en vert) et de cellules T (en rouge). À gauche : vue générale ; à droite : zoom avant
De la SEP, des souris et des hommes
Pour le savoir, l’équipe du Prof. Jung a commencé à expérimenter une nouvelle souche de souris de laboratoire chez lesquelles la maladie, semblable à la sclérose en plaques, évolue par rémissions et rechutes, comme chez l’homme. Ce modèle a permis aux chercheurs de montrer qu’au cours de la pathologie, la microglie exprimait des gènes connus pour être importants pour les interactions avec les cellules T, et que les cellules de la microglie avaient même tendance à se regrouper avec les cellules T régulatrices et apaisantes.
Collectivement, ces résultats suggèrent que la microglie pourrait effectivement jouer un rôle dans la rémission de la SEP, mais le regroupement, qui peut se produire dans un certain nombre de situations, n’explique pas le mécanisme ni son importance.
L’équipe du Prof. Jung a donc répété son expérience initiale. Elle a supprimé les molécules présentatrices d’antigènes de la microglie comme auparavant, ainsi qu’un autre récepteur essentiel à l’interaction avec les cellules T. Les résultats ont été clairs : « Les souris dont la microglie était altérée ont développé une maladie semblable à la sclérose en plaques, mais celle-ci a évolué de manière chronique et constante, sans rémission », explique M. Jung. « Cela suggère fortement que la microglie est responsable de la rémission provoquée par les cellules T régulatrices.
Les scientifiques ont noté que le nombre d’interactions entre la microglie et les cellules T régulatrices était réduit chez les souris dont la microglie était altérée. En fait, de nombreuses cellules T régulatrices ont subi un changement, devenant similaires aux cellules T effectrices responsables de la maladie.
La Science en chiffres
Plus de 2,5 millions de personnes dans le monde sont atteintes de sclérose en plaques ; environ 85 % d’entre elles sont diagnostiquées avec la forme récurrente-rémittente de la maladie.
Globules blancs, zones grises
L’une des principales difficultés rencontrées lors de la conception des expériences a été de faire la distinction entre la microglie résidente du cerveau et d’autres cellules très similaires, appelées monocytes, qui se développent à partir de globules blancs et se transforment en macrophages une fois qu’elles ont envahi le cerveau malade. Les scientifiques ont réussi à surmonter cette difficulté en utilisant des techniques génomiques avancées qu’ils avaient développées avec d’autres dans le passé. Ils ont notamment créé des souris transgéniques dont les microglies sont marquées d’une manière qui permet de récupérer des informations sur les gènes exprimés par ces cellules, et ces cellules seulement, tout au long de l’évolution de la maladie.
Évolution de la sclérose en plaques
La négociation et la documentation de ces complexités – qui peuvent elles-mêmes s’avérer importantes pour les études futures sur la SEP – ont occupé une grande partie des efforts des chercheurs, explique le Prof. Jung. Mais en fin de compte, « dans la microglie, nous avons défini l’agent qui contrôle les cellules T régulatrices, et nous l’avons fait avec une résolution élevée que seuls les modèles animaux permettent, allant jusqu’au type spécifique de macrophage cérébral et aux molécules immunitaires spécifiques qu’ils libèrent », dit-il. « Comprendre ces subtilités de l’organisme est gratifiant en soi, mais maintenant, pour les cliniciens qui cherchent des moyens de manipuler les éléments du système immunitaire pour vaincre la SEP, ces cellules et ces molécules pourraient être des cibles potentielles. »
Le professeur Steffen Jung dirige le Centre de Tri des Cellules Cancéreuses Kleinman. Ses recherches sont soutenues par l’Institut Sagol pour la Recherche sur la Longévité et l’Institut Morris Kahn pour l’Immunologie Humaine. Le professeur Jung est titulaire de la Chaire Professorale d’Immunologie Henry H. Drake.


